|
|
Post by NHAKHOA on Dec 27, 2006 2:51:18 GMT -5
Bài Bác sĩ Nguyễn Ý-ĐỨC
nguồn "www.khoahoc.net"
Ngày 3 tháng 11 năm 1983, nguyên Tổng Thống Hoa Kỳ Ronald Reagan đã công bố tháng 11 hàng năm là thời gian để nhắc nhở dân chúng về bệnh tiểu đường cũng như khích lệ mọi nguời cố gắng loại bỏ căn bệnh hiểm nghèo này. Hiện nay, tại Mỹ có khoảng 16 triệu trường hợp tiểu đường với trên 10 triệu được xác định đang mang bệnh, trên 5 triệu chưa biết là có bệnh hay không.
Trong khi đó thì Liên Hiệp Quốc cũng dành ngày 14 tháng 11 mỗi năm để các quốc gia thành viên cùng nhau tìm cách ngăn chặn sự bành trướng của bệnh tiểu đường. Ðây là ngày sinh của khoa học gia Gia Nã Ðại Frederick Banting, nguời mà vào năm 1922 đã chứng minh insulin do tụy tạng sản xuất và vai trò của insulin với bệnh tiểu đường. Năm nay, chủ đề của ngày tiểu đường thế giới là ‘Kiểm soát đường huyết tốt để sống vui sống khỏe’.Trên thế giới hiện nay có hơn 200 triệu người bị tiểu đường và bệnh là nguyên nhân tử vong đứng hàng thứ tư trong số những bệnh không truyền nhiễm.
Bệnh tiểu đường đang có chiều hướng gia tăng tại mọi quốc gia, vì dinh dưỡng được cải thiện, dân chúng ăn uống dư thừa, thoải mái hơn nhưng lại ít vận động cơ thể. Ngoài ra, còn rất nhiều người không hiểu rõ về bệnh cũng như các biến chứng do bệnh gây ra.
Vài hiểu biết căn bản về bệnh Tiểu Ðường
1-Thực phẩm căn bản của con người là carbohydrate, chất đạm và chất béo. Carbohydrate có hai thành phần chính: đường (sugars) như fructose, glucose, lactose và tinh bột (starches). Ðường lưu hành trong máu và là nguồn năng lượng quan trọng cho các tế bào. Glucose không phải là đường trắng tinh chế mà ta mua ở ngoài chợ.
2-Glucose được hormon insulin từ tụy tạng chuyển vào tế bào để tạo ra năng lượng cho các hoạt động của cơ thể.
3-Khi không được dùng, glucose sẽ bị loại đồng loạt ra khỏi cơ thể, trong nước tiểu. Thế là ta bị bệnh Tiểu Ðường
4-Tiểu Ðường là bệnh mạn tính, không chữa dứt được.
5-Bệnh gây ra do tụy tạng không sản xuất đủ insulin hoặc do cơ thể không sử dụng được insulin.
6-Insulin có nhiệm vụ đưa dường glucose từ máu vào tế bào để chuyển ra năng lượng. Thiếu insulin, glucose sẽ lưu hành tràn ngập trong máu, đưa đến cao đường huyết.
4-Glucose sẽ bị loại ra khỏi cơ thể qua nước tiểu. Tên ‘Tiểu Ðường’’ hoặc ‘Ðái Tháo Ðường’ từ đó mà có.
5-Ðể thải glucose, thận cần lấy nước từ các tế bào. Bệnh nhân đi tiểu nhiều đưa tới cơ thể thiếu nước, và bệnh nhân sẽ uống nhiều nước (một trong mấy dấu hiệu chính của bệnh).
6-Cơ thể lấy năng lượng từ chất béo trong người, bệnh nhân mất cân (dấu hiệu chính), nên ăn nhiều (dấu hiệu chính). Ăn nhiều mà nhiều người vẫn gầy.
7-Có hai loại Tiểu Ðường chính :
a-Loại I thường thấy ở trẻ em và lớp người dưới 30 tuổi, có tính cách thừa kế, đôi khi do môi trường (virus). Trong loại này, tụy tạng không sản xuất insulin và người bệnh cần được điều trị lâu dài bằng insulin.
b-Loại II : Thường thấy ở người trên 40 tuổi, người mập phì, trong gia đình có người bị tiểu đường. Bệnh nhân có một ít insulin nhưng cơ thể không dùng được. Ðiều trị bằng dinh dưỡng hợp lý, vận động cơ thể, thuốc viên hoặc insulin.
8- Ngoài ra, còn tiểu đường tạm thời khi có thai, tăng chức năng tuyến thượng thận, suy thận, cường tuyến giáp, viêm hoặc cắt bỏ tụy tang, căng thẳng tâm thần, tác dụng phụ của dược phẩm (corticosteroids, thuốc chống trầm cảm, thuốc lợi tiểu...)..
.
9-Dấu hiệu bệnh: Với loại I, bệnh nhân không có insulin, nên dấu hiệu có thể xuất hiện ngay từ khi mới bị bệnh. Với loại II, bệnh nhân có một ít insulin, glucose được sử dụng một phần nào, nên nhiều khi dấu hiệu không rõ ràng. Bệnh được tình cờ tìm ra khi đi kiểm tra tại phòng mạch bác sĩ.
Dấu hiệu thường thấy : Tiểu tiện nhiều, uống nước nhiều, ăn nhiều để bù số năng lượng mất vì glucose tiểu ra ngoài...
10-Tiểu đường gây ra nhiều biến chứng trầm trọng như suy thận, cao huyết áp, bệnh tim, vữa xơ động mạch, thoái hóa võng mạc, khiếm thị, mất cảm giác ngoại vi, rối loạn cương dương, nhiễm trùng bàn chân...
11-Tiểu đường có thể kiểm soát được bằng ăn uống hợp lý, giảm cân nếu mập phì, vận động cơ thể, thuốc viên, thuốc chích insulin, hiểu biết căn bản về bệnh....
12-Bệnh nhân cần thử nghiệm đường huyết tại nhà thường xuyên và ghi kết quả, để theo dõi tình trạng bệnh và thay đổi liều lượng thuốc cũng như chế độ dinh dưỡng.
13-Các nhà chuyên môn y khoa học đề nghị là, mỗi 3 năm, mọi người nên thử nghiệm coi xem có bị bệnh tiểu đường hay không. Người có nhiều nguy cơ bị tiểu đường (tuổi ngoài 40, mập phì, có thân nhân bị tiểu đường...) nên thử nghiệm thường xuyên hơn.
Một số ngộ nhận với bệnh tiểu đường
Ở đời, con người thường có một số ngộ nhận đối với mọi sự việc, ngay cả trong vấn đề sức khỏe, bệnh tật. Nguyên do đưa đến ngộ nhận là không có hiểu biết hoặc tiếp nhận nguồn tin tức không được chính xác. Với bệnh Tiểu Ðường, nhiều người cũng có những hiểu nhầm cần được làm sáng tỏ. Như là :
1-Tiểu đường có thể lây lan.
Tiểu đường là một bệnh về nội tiết, gây ra do tụy tạng không sản xuất được insulin hoặc insulin có ít và không có tác dụng. Vì vậy, bệnh không lây lan nhưng bệnh có thể thừa kế (inherit) nếu trong gia đình có người bị tiểu đường.
2-Như vậy thì khi bố mẹ bị tiểu đướng là con cái cũng bị bệnh
Không hoàn toàn đúng hẳn, Khi trong gia đình có người bị tiểu tường, thì con cháu có thể thừa kế gen gây bệnh. Như vậy có nghĩa là con cháu có nhiều nguy cơ hơn để dễ dàng mắc bệnh chứ không đương nhiên bị bệnh. Ngoài ra, nếu con cháu áp dụng các phương thức phòng tránh bệnh như giảm cân khi mập phì, dinh dưỡng hợp lý, vận dộng cơ thể...thì rủi ro mắc bệnh giảm.
3-Tôi nghe nói có nhiều loại thuốc chữa dứt được bệnh tiểu đường
Cho tới nay chưa có phương thức nào chữa dứt được bệnh tiểu đường mà chỉ có thể kiểm soát mức độ đường huyết và tránh được các biến chứng của bệnh. Nhờ đó mà người bệnh có thể sống đời sống bình thường.
4-Ăn nhiều đường sẽ bị bệnh tiểu đường
Ðây là một ngộ nhận có từ thuở xa xưa : ăn nhiều đường, đái ra đường, kiến bu kín chung quanh bãi nước tiểu. Khi đó, người ta gọi tiểu đường là bệnh ‘nước tiểu mật ong’.
Thực ra, tiêu thụ quá nhiều đường tinh chế không trực tiếp gây ra bệnh tiểu đường, nhưng có thể đưa tới mập phì, vì đường có nhiều calori mà không có chất dinh dưỡng. Căn cứ theo thống kê, thì 80% người mập kiểu trái táo, với bụng bự, sẽ có nhiều nguy cơ bị bệnh tiểu đường loại II hơn là người cân nặng bình thường.
5-Vậy thì tôi không được ăn đường hay sao?
Bệnh nhân vẫn có thể ăn đường nhưng số lượng đường tiêu thụ phải bao gồm trong tổng số carbohydrate dùng trong ngày. Ngoài ra, bệnh nhân cũng nên dùng đường chung với các món ăn khác, nhất là với thực phẩm có chất xơ, để glucose vào máu từ từ, chứ không tăng vọt.
Xin nói thêm là, đường cũng ‘cứu’ người bị tiểu đường. Ðó là khi đường huyết đột nhiên xuống quá thấp, đặc biệt là khi đang trị bệnh bằng thuốc viên hạ đường hoặc insulin. Ðể tránh ngất xỉu, chóng mặt...bệnh nhân phải tức thì ăn một chút đường, như một cục kẹo, một ly nước trái cây để cơ thể có đủ glucose.
6-Có người nói đường hóa học độc lắm, lại có người nói nấu chè với đường hóa học ăn rất ngon.
Ðường nhân tạo là đề tài của nhiều nghiên cứu với kết quả là khen cũng nhiều và chê cũng lắm. Tuy nhiên, theo Cơ Quan Thực Phẩm và Dược Phẩm Hoa Kỳ, đường hóa học tương đối an toàn nếu dùng đúng số lượng theo hướng dẫn của cơ quan này và nhà sản xuất. Với một số người, đường thay thế có thể gây ra vài phản ứng nhẹ như chóng mặt, nhức đầu, tiêu chẩy, no hơi... Nếu dùng quá nhiều, đường lại cho vị đắng.
Ngoai trừ đường aspartame (Nutrasweet, Equal), các đường nhân tạo khác đều có thể dùng như gia vị trong việc nấu nướng, để thêm vị ngọt cho món ăn. Nhưng nếu dùng để nấu chè thì e rằng ta sẽ tiêu thụ quá nhiều hóa chất, tích tụ lại sẽ có hại, đồng thời giá cả cũng đắt hơn đường tinh chế.
6-Bị tiểu đường là tôi phải bớt ăn cơm, ăn bánh mì.
Nói ‘bớt ăn’ cơm gạo thì cũng không đúng lắm, mà phải ăn cơm, bánh mì... cân bằng với các loại thực phẩm khác, theo tỷ lệ 50% carbohydrate, 30% chất béo và 20% chất đạm. Cơm, mì..là nguồn năng lượng quý báu cho cơ thể mà ta không được loại bỏ.
Có người đề nghị chế độ ít carbohydrate, nhưng lại tăng chất đạm và chất béo. Theo chế độ này lâu ngày, bệnh nhân có nguy cơ bị bệnh tim, bệnh thận nhiều hơn.
Vì thế, cân bằng các loại thực phẩm là điều cần làm. Ăn gạo lức, còn cám thì đường glucose vào máu chậm hơn là khi ăn gạo trắng tinh, hết cám.
7-Tôi ăn rất nhiều trái cây vì nghe nói trái cây tốt cho người bị tiểu đường.
Trái cây là món ăn tốt cho mọi người, dù bị tiểu đường hay không. Trái cây không có cholesterol, có nhiều chất xơ và sau khi ăn, các loại đường trong trái cây chuyển vào máu từ từ nên không gây ra cao đường huyết đột ngột.
Tuy nhiên, nếu tiêu thụ nhiều trái cây quá thì cũng là điều không nên.vì ta sẽ bỏ qua các thực phẩm cần thiết khác. Ðồng thời, ăn nhiều trái cây cũng mang vào cơ thể nhiều chất ngọt, và đường huyết sẽ tăng.
|
|
|
|
Post by NHAKHOA on Dec 27, 2006 2:51:58 GMT -5
8-Có người nói tôi tuyệt đối không được uống rượu, có đúng không ?
Nói là tuyệt đối không uống rượu thì cũng quá khắt khe với thứ nước ‘Tinh Thần ‘ này và cũng gây ‘buồn buồn’ cho người bệnh. Theo các nhà chuyên môn dinh dưỡng, người tiểu đường vẫn có thể thưởng thức một lượng rượu vừa phải (một lon la de, một ly rượu vang..) trong bữa ăn. Nhưng nên nhớ rằng rượu cũng có một ít carbohydrate, cho nên nếu ‘dô ! dô !’thả cửa thì đường huyết sẽ lên cao.
Hơn nữa, đang chữa bệnh bằng insulin mà uống nhiều rượu vào lúc đói bụng thì đường huyết sẽ xuống quá thấp, vì rượu làm giảm khả năng cơ thể lấy glucose từ kho dự trữ.
9- Tôi chỉ hơi bị tiểu đường từ nhiều năm nay.
Thực ra, không có chuyện ‘hơi bị tiểu đường’ mà chỉ có bệnh tiểu đường hoặc không có. Bị tiểu đường khi đường huyết thử hai lần khi đói cao hơn 126mg/dl hoặc cao hơn 200mg/dl thử hai lần bất cứ lúc nào trong ngày. Ðề nghị quý vị « hơi bị » tiểu đường đi bác sĩ để được xét nghiệm, xác định cho rõ ràng, kẻo rồi quá trễ...
10-Tôi uống thuốc hạ đường huyết đều đặn là đủ, đâu có cần giữ gìn ăn uống.
Thuốc chỉ là một thành phần trong việc điều trị bệnh tiểu đường. Các thành phần khác như ăn uống cân bằng, hợp lý, có nếp sống lành mạnh, thường xuyên vận động cơ thể... cũng rất quan trọng để giúp thuốc tác dụng hữu hiệu hơn
11-Bệnh nhân tiểu đường phải ăn theo một chế độ riêng biệt
Các nhà dinh dưỡng đều đồng ý rằng, bệnh nhân tiều đường có thể dùng cùng các loại thực phẩm như mọi người nhưng với số lượng vừa phải, thích hợp với mức độ đường huyết và liều lượng các thuốc hạ đường huyết đang dùng. Và họ cũng không cần tốn tiền mua những sản phẩm được gọi là « dành riêng cho bệnh tiểu đường ».
12-Trẻ em bị tiểu đường, lớn lên sẽ hết
Trẻ em bị bệnh tiểu đường thường là do tụy tạng không sản xuất được insulin và được xếp vào loại I, phụ thuộc vào insulin. Trong trường hợp này, các tế bào tụy tạng sản xuất insulin bị hủy hoại, không tái tạo được, cho nên các em tiếp tục mang bệnh và cần insulin cho tới tuổi trưởng thành. Hy vọng một ngày gần đây, khoa học có thể ghép tế bào tụy tạng để cơ quan này tự sản xuất insulin.
13- Trẻ em không mắc bệnh tiểu đường loại II
Trước đây thì nhận xét này có lẽ đúng chứ bây giờ không đúng nữa. Trong những năm gần đây, số trẻ em mắc tiểu đường loại II ngày một gia tăng vì các em ăn uống hơi buông thả, lại ít vận động cơ thể nên các em bị bệnh mập phì nhiều hơn. Và mập phì là một trong mấy rủi ro đưa tới tiểu đường loại II.
14-Phụ nữ bị bệnh tiểu đường, không thể có thai được
Cách đây vài thập niên, nhận xét này có thể là đúng vì phương thức trị liệu bệnh tiểu đường còn kém công hiệu và sự hiểu biết về bệnh còn ít ỏi. Bây giờ nhờ có nhiều tiến bộ trong việc điều trị, chăm sóc, phụ nữ bị tiểu đường vẫn có thể có thai, vẫn sanh con mạnh khỏe. Tuy nhiên họ cần lưu ý nhiều hơn trong việc kiểm soát đường huyết và tránh ăn uống buông thả, tùy theo ý thích
15-Bệnh nhân tiểu đường dễ đau ốm, cảm cúm.
Mang bệnh tiểu đường thì người đó cũng có thể gặp các rủi ro như người không bệnh. Cho nên nếu không cẩn thận, giữ gìn sức khỏe thì cũng dễ dàng mắc bệnh như ai. Còn như nếu muốn phòng tránh bệnh, như bệnh cúm, thì phải chích ngừa hoặc đừng hít phải virus cúm. Hơn nữa, nếu chẳng may bị cúm thì đường huyết sẽ lên cao ngay.
16- Có người nói rằng mắc bệnh tiểu đường sẽ không được lái xe hơi.
Nếu đường huyết được kiểm soát thì bệnh nhân tiểu đường lái xe cũng an toàn như mọi người. Có nhiều dư luận muốn giới hạn bệnh nhân chữa bằng insulin không được lái xe, vì e ngại đường huyết xuống quá thấp, bệnh nhân có thể gây tai nạn vì chóng mặt, mất định hướng...
17-Các căng thẳng của đời sống không có ảnh hưởng gì tới bệnh tiểu đường
Có ảnh hưởng chứ, vì khoa học đã chứng minh rằng những hoàn cảnh khó khăn, những cơn khủng hoảng tinh thần đều làm đường huyết lên cao.
18- Bệnh nhân tiểu đường có thể ăn thả cửa các món ăn ‘ không có đường’ sugar-free.
Sugar-free không có nghĩa là không có calori. Nếu ăn thả cửa các món ăn này thì sẽ dễ dàng bị mập phì, và nguy cơ mắc bệnh tiểu đường lên cao. Cho nên, bệnh nhân cần lưu ý tới số lượng calori trong thực phẩm để tránh mập và giữ mức đường huyết bình thường.
19-Một số người khỏe mạnh bình thường mặc dù đường huyết cao, vậy thì họ đâu có phải bị bệnh tiểu đường.
Một vài rối loạn cơ thể như căng thẳng tinh thần, bệnh nhiễm hoặc một vài loại dược phẩm có thể làm đường huyết tạm thời lên cao ở một số người không bị tiểu đường. Nhưng cao đường huyết không phải là chuyện bình thường, cần phải được bác sĩ thử nghiệm kỹ càng hơn.
20-Bị tiểu đường lâu năm là biết rõ khi nào đường huyết tăng, cần gì phải thử máu cho mất công
Ðồng ý là khi đường lên cao, triệu chứng như khát nước, tiểu nhiều sẽ xuất hiện và ta biết ngay. Nhưng, muốn biết glucose cao thấp bao nhiêu để có thể gia giảm thuốc thì chỉ có thử máu mới biết. Hơn nữa, đôi khi các dấu hiệu chỉ xuất hiện khi đường huyết rất cao, và như vậy thì biến chứng của bệnh đã quá trầm trọng rồi. Cho nên, cần tự thử đường huyết nhiều lần trong ngày. Ðo đường trong nước tiểu không chính xác lắm, vì đôi khi thận chỉ thải glucose khi đường huyết cao hơn 180mg/dl.
21-Khi phải tăng liều lượng insulin thì chắc là bệnh trở nên trầm trọng lắm.
Khác với nhiều dược phẩm, insulin không có một liều lượng nhất định cho mọi người bệnh. Insulin cần được gia giảm thường xuyên tùy theo kết quả thử đường huyết. Ðường huyết thay đổi tùy theo chế độ ăn uống, vận động cơ thể, thời gian trong ngày. Người bệnh đều được hướng dẫn cách tự thử đường huyết và thay đổi số lượng insulin cho thích hợp. Ngoài ra, để tránh đường huyết xuống thấp, insulin được bắt đầu với liều lượng nhỏ, rồi tăng dần tùy theo kết quả thử glucose trong máu.
Kết luận
Tiểu đường là bệnh nghiêm trọng, thường thấy, điều trị tốn kém nhưng có thể kiểm soát được. Ðó là nhờ ăn uống hợp lý, hoạt động cơ thể, giảm cân nếu quá cao, dùng thuốc theo chỉ dẫn, thử đường huyết tại gia...
Ngoài ra, cũng nên tìm hiểu cặn kẽ về bệnh, phân biệt sự thật với huyền thoại...để an tâm trị bệnh, tận hưởng niềm vui cuộc đời...
Bác sĩ Nguyễn Ý Ðức
Texas-Hoa Kỳ
|
|
|
|
Post by NHAKHOA on Mar 14, 2009 13:52:57 GMT -5
Bác Sĩ Của Bạn: Chứng tiểu són
Friday, April 30, 2004
Mục này chỉ nhằm giải đáp các thắc mắc về sức khỏe có tính cách tổng quát. Cho các vấn đề cụ thể, chi tiết, của từng bệnh nhân, xin liên lạc trực tiếp với bác sĩ để được thăm khám trực tiếp.
Chứng tiểu són
Hỏi: Làm sao để trị và phòng són tiểu ở các lứa tuổi khác nhau? (Linda, bà Hoa, bà Cầm, cô Thi)
Ðáp: Tiểu són là sự không kiểm soát được khiến cho nước tiểu cứ rỉ hoặc chảy ra trước khi ta kịp “chạy” đến nơi (có thể) tiểu. Có khi nước tiểu cứ rỉ ra mà ta không biết.
Chứng này có thể xảy ra trong khi có thai, khi ho hoặc ách xì, hoặc khi thực hiện một động tác nào đó làm tăng sức ép vào bọng đái (bàng quang). Nó cũng có thể liên quan đến nhiễm trùng đường tiểu, tổn thương của vùng chậu, xạ trị, hoặc gây ra do một số bệnh của hệ thần kinh hoặc các hệ thống khác của cơ thể. Rượu, cà phê, và một số thuốc cũng có thể là nguyên nhân hoặc góp phần gây ra tiểu són. Trong một số trường hợp, có người chỉ cần nghe tiếng nước chảy là són tiểu. Trong trường hợp quá sợ hãi, “sợ đến... “tè” ra quần” là chuyện không phải hiếm gặp.
Tiểu són thường gặp ở phụ nữ nhiều hơn ở nam giới, vì đường tiểu của phụ nữ ngắn hơn của nam giới nhiều. Ở phụ nữ trẻ, nguyên nhân thường gặp nhất là do thiếu sự nâng đỡ ở cổ bọng đái (nơi tiếp giáp của bọng đái với niệu đạo). Ở phụ nữ lớn tuổi, nguyên nhân thường gặp là do bọng đái bị yếu hoặc quá... “hăng hái” (overactive).
Những người bị tiểu són thường ít khai bệnh với bác sĩ vì mắc cỡ. Một số thống kê cho thấy ở Hoa Kỳ chỉ có khoảng 50 phần trăm những người bị són tiểu khai bệnh với bác sĩ để được điều trị. Tuy nhiên, đây là một chứng không phải hiếm gặp. Khoảng 13 triệu người ở Hoa Kỳ bị tiểu són. Tỉ lệ bị tiểu són ở phụ nữ trẻ hơn 65 tuổi là 10 đến 25 phần trăm. Tỉ lệ này ở phụ nữ trên 60 tuổi không sống trong các viện điều dưỡng (nursing home) là 15 đến 30 phần trăm. Tỉ lệ này ở các bệnh nhân sống trong các nursing home là hơn 50 phần trăm.
Triệu chứng chính của tiểu són, dĩ nhiên là... són tiểu. Sự són nước tiểu này có thể thường xuyên và nhiều, hoặc không thường xuyên và ít. Ðối với những người còn hoạt động (đi làm, dự tiệc tùng nhiều), hoặc những người bị són nhiều nước tiểu, ngay cả một lần mỗi tuần (nhất là vào lúc không thích hợp) cũng có thể đã là quá nhiều.
Các triệu chứng có thể đi kèm là:
- Tiểu lắt nhắt hơn một lần mỗi hai tiếng đồng hồ, hoặc trên bảy lần một ngày.
- Phải thức dậy để đi tiểu ít nhất hai lần một đêm.
- Tiểu gắt.
- Ðái dầm.
Ðể chữa trị thích hợp, bác sĩ sẽ phải hỏi bệnh tỉ mỉ, làm các xét nghiệm thích hợp. Ðầu tiên, là bệnh sử của bệnh nhân, ví dụ như:
Những thuốc gì đang dùng.
Số lần có thai.
Có những bệnh gì khác ngoài chứng són tiểu.
Số lần bị són tiểu và số lượng nước tiểu són mỗi lần, trong vòng 24 đến 72 giờ.
Số lượng nước và chất lỏng (canh, phở...) Dùng trong thời gian đó.
Các hoạt động, cười, ho... Trong hay trước khi bị són tiểu.
Số lượng cà phê, rượu đã dùng cũng có thể giúp bác sĩ trong việc chẩn đoán són tiểu.
Sau khi hỏi bệnh, bác sĩ sẽ phải khám xem có bệnh tổng quát gì không, khám vùng đi tiểu (vùng chậu - pelvic examination), và làm một số thử nghiệm để đo số lượng nước tiểu mỗi lần đi tiểu và số nước tiểu còn trong bàng quang sau khi đi tiểu.
Xét nghiệm nước tiểu xem có bị nhiễm trùng không, xét nghiệm xem thận có vấn đề gì không, cũng nằm trong số những điều cần phải làm để có chẩn đoán chính xác.
Một số thử nghiệm để xem nước tiểu có bị són ra (khi bọng đái đang đầy) trong lúc ho, đeo tả để xem nước tiểu ra nhiều hay ít, đo áp lực và thể tích của bọng đái khi đầy nước, vân vân là các cách để phân loại tiểu són và có cách trị thích hợp.
Khi đã có chẩn đoán chính xác, sẽ có nhiều cách hiệu quả để điều trị tiểu són.
Ðầu tiên, việc đơn giản nhất là trị hoặc tránh các yếu tố có thể góp phần vào việc tiểu són, đái dầm. Ví dụ, như tránh không uống nhiều nước vào buổi tối, giảm bớt rượu, cà phê nếu đó có thể là nguyên nhân. Sau khi kiểm tra các thuốc đang dùng, bác sĩ có thể ngưng hoặc thay các thuốc có thể góp phần vào việc tiểu són.
Tập đi tiểu thường xuyên dù chưa mắc tiểu cũng là một cách để giảm tiểu són. Trong trường hợp tiểu són vì cơ kiểm soát đường tiểu bị yếu, một phương pháp tập luyện các cơ ở vùng chậu (được gọi là Kegel exercises) tương đối đơn giản sẽ được hướng dẫn cho bệnh nhân để làm cho đường tiểu được kiểm soát tốt hơn.
Nếu ho, ách xì... gây ra són tiểu, trị các triệu chứng này cũng sẽ giúp rất nhiều. Một số bệnh khác, tổng quát hay thần kinh, có thể là nguyên nhân, và trị nguyên nhân, nếu được thường là cách tốt để tiệt nguồn gốc của triệu chứng.
Có nhiều thuốc để trị triệu chứng són tiểu. Các thuốc này có thể là thuốc điều khiển sự co bóp của bọng đái; thuốc tăng cường cơ kiểm soát niệu đạo (ống tiểu).
Nếu bị nhiễm trùng, bác sĩ sẽ kê toa kháng sinh. Ðôi khi estrogen cần thiết để làm tăng độ đàn hồi của các cơ bắp ở vùng chậu ở phụ nữ đã mãn kinh. Tuy nhiên, bác sĩ sẽ chỉ dùng khi thật cần thiết và với liều thấp nhất có thể được. Các loại kem estrogen có thể giúp giảm triệu chứng nhiều hơn trong khi ít bị hấp thu vào cơ thể hơn so với các loại estrogen dán hoặc uống.
Một số dụng cụ có thể được dùng để giúp tập cho các bắp thịt ở đường tiểu co bóp hiệu quả hơn.
Cuối cùng, thường thì khi các phương pháp khác đã thất bại, phẫu thuật có thể giúp ích. Phẫu thuật cũng có nhiều phương pháp khác nhau.
Trong nhiều trường hợp, phụ nữ có thể phòng ngừa (hoặc chữa) chứng són tiểu bằng các thể dục đơn giản làm tăng độ dẻo dai và sức mạnh của các bắp thịt xung quanh ống dẫn tiểu, âm đạo và hậu môn (kegel exercises). Bác sĩ và y tá có thể hướng dẫn để tập các thể dục này một cách hiệu quả.
Giảm cân, tập thể dục bụng, giảm ho, tránh nâng vật nặng quá, bỏ hút thuốc, trị bón cũng có thể giúp phòng són tiểu.
Ði tiểu đều đặn dù chưa cảm thấy “mắc tiểu” cũng có thể giúp phòng chứng són tiểu.
Tóm lại, són tiểu là một chứng thường gặp, cũng là một loại bệnh tật như các loại bệnh tật khác. Ta không nên quá mắc cỡ đến nỗi dấu cả bác sĩ, khiến cho bệnh không được chữa trị đúng mức và vào lúc còn nhẹ. Tùy theo nguyên nhân, có nhiều cách từ (thường là) đơn giản đến phức tạp để trị và phòng són tiểu có hiệu quả. Khi có triệu chứng, nên gặp bác sĩ sớm để được chẩn đoán và điều trị thích hợp.
Thân mến,
Bác Sĩ Nguyễn Trần Hoàng
|
|
|
|
Post by NHAKHOA on Mar 18, 2009 19:39:19 GMT -5
|
|
|
|
Post by NHAKHOA on Apr 26, 2009 14:31:57 GMT -5
BỆNH ĐÁI ĐƯỜNG (DIABETIC MELLITUS)
1/MÔ TẢ NHỮNG KHÁC NHAU VỀ SINH LÝ VÀ LÂM SÀNG GIỮA ĐÁI ĐƯỜNG LOẠI 1 VÀ LOẠI 2
Đái đường loại 1 cũng được gọi là đái đường có khởi đầu ở tuổi thiếu niên (juvenile-onset diabetes) hay phụ thuộc insulin (insulin-dependent diabetes). Người ta cho rằng loại đái đường này được phát khởi bởi một kích thích miễn dịch làm phá hủy các tế bào đảo của tụy tạng sản xuất insulin. Những bệnh nhân với đái đường loại 1 có ít hoặc không có sản xuất insulin nội tại. Không có insulin đầy đủ, những bệnh nhân này dễ phát triển nhiễm xeton-axit đái đường (diabetic ketoacidosis). Những thay đổi chế độ ăn uống và các thuốc hạ glucose-huyết đường miệng là những trị liệu không đầy đủ. Trái lại, những bệnh nhân với đái đường loại 2 thường phát triển bệnh sau 40 tuổi. Chứng béo phì (obesity) là một yếu tố góp phần trong sự phát triển bệnh. Những bệnh nhân này sản xuất insulin, nhưng đáp ứng của insulin với glucose nơi những bệnh nhân này bị giảm, và có sự đề kháng với insulin. Những bệnh nhân đái đường loại 2 không phụ thuộc insulin (non-insulin dependent), mặc dầu họ có thể sử dụng insulin để kiểm soát sự tăng cao thêm của nồng độ glucose-huyết. Những nồng độ glucose của họ nói chung đáp ứng với sự biến đổi chế độ ăn uống và các tác nhân hạ glucose-huyết.
2/ LIỆT KÊ CÁC BIẾN CHỨNG SINH LÝ CỦA TĂNG GLUCOSE-HUYẾT ?
Những biến chứng của bệnh đái đường loại 1 hay 2 :
- bài niệu thẩm thấu (osmotic diuresis)
- rối loạn điện giải
- chức năng bạch cầu bị suy giảm với khuynh hướng dễ bị nhiễm trùng
- bệnh võng mạc (retinopathy)
- bệnh thận (nephropathy)
- bệnh thần kinh (neuropathy)
- bệnh động mạch vành và mạch não
- bệnh mạch máu ngoại biên
Chỉ có những bệnh nhân bị bệnh đái đường loại 1 là phát triển nhiễm xeton-axit đái đường (diabetic ketoacidosis).
3/ NHỮNG LOẠI NHIỄM TRÙNG NÀO THƯỜNG ĐƯỢC THẤY Ở CÁC BỆNH NHÂN ĐÁI ĐƯỜNG HƠN LÀ NHỮNG BỆNH NHÂN KHÁC ?
- Viêm tai ngoài ác tính (malignant otitis externa), được gây nên bởi pseudomonas aeruginosa, chỉ xảy ra ở những người bệnh đái đường. Bắt đầu ở ống tai ngoài, nhiễm trùng này có thể lan nhanh vào da, sụn và xương kế cận nếu không được điều trị bằng kháng sinh thích hợp. Chẩn đoán có thể được thực hiện trên cơ sở lâm sàng, nhưng CT scan có thể hữu ích để xác định mức độ thương tổn. Bệnh xâm nhập (invasive disease) đòi hỏi nhập viện bệnh nhân và cho kháng sinh chống pseudomonas bằng đường tĩnh mạch. Điều trị ngoại trú đối với những thể không xâm nhập gồm có kháng sinh thuốc giọt dùng tại chỗ và ciprofloxacin bằng đường miệng.
- Bệnh nhân đái đường cũng có thể phát triển mucormycosis xâm nhập. Nhiễm trùng này phát sinh trong các xoang mũi và quanh mũi và xâm nhập tại chỗ. Các biến chứng gồm có lan tràn vào hốc mắt, hoại tử các xoang, và các áp-xe não. CT scan được chỉ định, và điều trị gồm có cho amphotericin B. Viêm thận bể thận khí thủng (emphysematous pyelonephritis) hay viêm túi mật khí thủng (emphysematous cholecystitis) thường xảy ra hơn nơi những bệnh nhân đái đường và có triệu chứng lâm sàng tương tự viêm thận bể thận và viêm túi mật điển hình, cộng thêm dấu chứng khí trên phim chụp không sửa soạn. Điều trị gồm có kháng sinh bằng đường tĩnh mạch và liệu pháp phẫu thuật. Viêm tế bào (cellulitis) tiến triển nhanh hơn trong những bệnh nhân bị đái đường và thường dẫn đến các biến chứng, như viêm cân mạc hoại tử (necrotizing fasciitis), viêm xương tủy, và sepsis.
4/ NHỮNG BIỂU HIỆN THÔNG THƯỜNG CỦA BỆNH THẦN KINH ĐÁI ĐƯỜNG (DIABETIC NEUROPATHY) ?
Trong trường hợp điển hình, bệnh thần kinh đái đường (diabetic neuropathy) là viêm đa dây thần kinh ngoại biên dạng bít tất-bao tay (peripheral stocking-glove polyneuropathy). Sự mất cảm giác nơi các bàn chân làm các bệnh nhân bị đái đường dễ bị loét bàn chân và có nguy cơ bị cắt cụt. Các bệnh nhân đái đường có thể được thể hiện với viêm đơn thần kinh cấp tính nhiều nơi (acute mononeuropathy multiplex), viêm đơn dây thần kinh sọ (cranial mononeuropathy), và thiểu năng tự trị (autonomic insufficiency) như liệt nhẹ dạ dày (gastroparesis) hay bí tiểu. Những bệnh nhân này có khuynh hướng có tỷ lệ mắc phải thiếu máu cục bộ không triệu chứng (silent ischemia) cao hơn.
5/ NHIỄM XETON-AXIT ĐÁI ĐƯỜNG (DIABETIC KETOACIDOSIS) LÀ GÌ ?
- Một hội chứng được đặc trưng bởi tăng glucose-huyết, tăng nồng độ osmol (hyperosmolarity), mất nước (dehydration), nhiễm xeton (ketosis) (sản xuất quá nhiều các thể xeton) (ketone bodies) và toan chuyển hóa anion-gap.
- Nhiễm xeton-axit là một biến chứng cấp tính của bệnh đái đường và là một lý do nhập viện thông thường của bệnh nhân đái đường. Nhiễm xeton-axit cũng có thể là dấu hiệu đầu tiên của bệnh nhân đái đường.
6/ NHỮNG BỆNH NHÂN NÀO CÓ NGUY CƠ BỊ NHIỄM XETON-AXIT ĐÁI ĐƯỜNG ?
- Những bệnh nhân đái đường loại 1
- Nhiễm xeton-axit chủ yếu xảy ra nơi các bệnh nhân đái đường phụ thuộc insulin (loại 1), nhưng cũng xảy ra nơi những bệnh nhân đái đường không phụ thuộc insulin (loại 2).
7/ MÔ TẢ NHỮNG DẤU HIỆU LÂM SÀNG VÀ NGOẠI LÂM SÀNG CỦA NHIỄM XETON-AXIT ĐÁI ĐƯỜNG (DKA)
Một bệnh nhân với nhiễm xeton-axit đái đường (DKA) có nồng độ glucose-huyết tăng ; bài niệu thẩm thấu (osmotic diuresis) với kết quả mất nước (dehydration) ; đa niệu (polyuria), khát nhiều (polydipsia), và ăn nhiều (polyphagia) ; sụt cân ; nhiễm toan chuyển hóa (metabolic acidosis), hậu quả của quá trình tiêu mỡ (lipolysis) với sự sản xuất acid acetoacetic và acid beta-hydroxybutyric ; nhịp thở nhanh (tachypnea) : hơi thở Kussmaul, hơi thở có mùi trái cây (tương tự thuốc đánh móng tay), và thiếu hụt K, Na, Cl, Ca, Mg, và P. Vài bệnh nhân với nhiễm xeton-axit cũng nôn, mửa, hay đau bụng do dạ dày bị căng hay do bao nang của gan bị giãn. Những người khác có thể có trạng thái tâm thần bị biến đổi ở một mức độ nào đó.
8/ KỂ 10 TRIỆU CHỨNG VÀ DẤU CHỨNG CỦA NHIỄM XETON-AXIT ĐÁI ĐƯỜNG ?
1. Mất nước (dehydration).
2. Trạng thái tâm thần bị biến đổi (altered mental status)
3. Hơi thở Kussmaul (sâu và nhanh)
4. Mùi hơi thở “ trái cây ” ( fruity breath odor)
5. Nôn/ Mửa
6. Đau bụng tỏa lan
7. Yếu cơ
8. Urê-huyết trước thận (prerenal uremia)
9. Hạ huyết áp
10. Choáng
9/ 4 XÉT NGHIỆM BẤT THƯỜNG TRONG NHIỄM XETON-AXIT ĐÁI ĐƯỜNG ?
1. Tăng glucose-huyết nghiêm trọng (severe hyperglycemia)
2. Nhiễm axit chuyển hóa với anion gap (anion-gap metabolic acidosis) (do sản xuất thể xeton, lactic acid cũng có góp phần)
3. Tăng kali-huyết (hyperkalemia)
4. Giảm natri-huyết (hyponatremia)
10/ NHỮNG YẾU TỐ NÀO GÂY NHIỄM XETON-AXIT ĐÁI ĐƯỜNG ?
Nhiễm xeton-axit đái đường (DKA) chỉ xảy ra nơi những người bị thiếu hụt insulin. Khi insulin bị thiếu hụt, sự vận chuyển glucose vào tế bào bị cản, và sự tước mất glucose trong tế bào làm gia tăng những nồng độ stress hormone. Những stress hormone của cơ thể là glucagon, catecholamine, cortisol, và hormone tăng trưởng. Những hormone này làm gia tăng sự phân hủy glycogen (glycogenolysis) và sự tân sinh đường (gluconeogenesis), dẫn đến gia tăng nồng độ glucose trong máu. Glucagon và catecholamines cũng kích thích sự tiêu mỡ (lipolysis), dẫn đến sự phân hủy triglyceride thành các acid béo. Các acid béo acetoacetate và bêta-hydroxybutyrate được oxy hóa để tạo thành các thể xeton (ketone bodies, corps cétoniques) Sự tích tụ của các thể xeton này dẫn đến nhiễm toan chuyển hóa (metabolic acidosis).
Những yếu tố thúc đẩy cấp tính của nhiễm xeton-axit gồm có điều trị insulin không đầy đủ hay không điều trị và các tác nhân gây stress (stressors) như nhiễm trùng, đột qụy, nhồi máu cơ tim, viêm tụy tạng, chấn thương, hay thai nghén. Viêm phổi hay nhiễm trùng đường tiết niệu được tìm thấy trong 30% đến 50% các trường hợp nhiễm xeton-axit. Những bệnh nhân mới bị phát bệnh đái đường loại 1 thường có nhiễm xeton-axit như là bệnh cảnh khởi đầu.
11/ LÀM SAO CHẨN ĐOÁN NHIỄM XETON-AXIT ?
Chẩn đoán được thực hiện khi bệnh nhân có những tham số lâm sàng sau đây :
- Tăng glucose-huyết (glucose > 250 mg/dL)
- Nồng độ bicarbonate thấp ( < 15 mEq/L)
- pH thấp (pH < 7,3) với xeton-huyết (ketonemia) và xeton-niệu (ketonuria) mức độ trung bình.
12/ NHIỄM XETON-AXIT NÊN ĐƯỢC ĐIỀU TRỊ Ở PHÒNG CẤP CỨU NHƯ THẾ NÀO ?
a/ Hồi sức dịch ( Fluid resuscitation).
Sự thiếu hụt thể tích (volume deficit) được ước tính khoảng 5 L nơi hầu hết các bệnh nhân. Normal saline nên được tiêm truyền với tốc độ 500 L/giờ trong vài giờ nơi người trưởng thành khỏe mạnh. Ở trẻ em tiêm truyền dịch 10-20 mL/kg/giờ trong giờ đầu. Liều lượng này có thể được lập lại, nhưng đừng tiêm truyền dịch hơn 50mL/kg trong 4 giờ đầu. Sau thời gian này, dịch truyền có thể được cho 1,5 lần tốc độ duy trì trong 24 giờ.
b/ Liệu pháp insulin (Insulin therapy).
Liều lượng khởi đầu nên cho là 0,1- 0,4 U/kg, sau đó là 0,1 U/kg/giờ bằng tiêm truyền tĩnh mạch. Những nồng độ glucose-máu nên được kiểm tra thường xuyên, với mục tiêu là làm giảm nồng độ glucose khoảng 50 đến 75 mg/dL/giờ.
c/ Bổ sung K (Potasium replacement)
Trong hầu hết các bệnh nhân, nồng độ K sụt nhanh khi tiêm truyền dịch và cho insulin. Khi Insulin đã được cho, thêm 20 đến 40 mEq K vào mỗi 1L dịch truyền sẽ điều chỉnh một cách từ từ sự thiếu hụt này. Nồng độ K nên được duy trì giữa 4 và 5 mEq/L.
d/ Phosphorus và bicarbonate
Điều trị với những tác nhân này con gây tranh cãi và nên dành cho những bệnh nhân với thiếu hụt nghiêm trọng (phosphorus < 1 ; pH < 6,9)
e/ Glucose
Khi nồng độ glucose máu giảm xuống dưới 250 mg/dL, dịch truyền nên chuyển qua half-normal saline và thêm Dextrose 5%. Nói chung nhu cầu insulin giảm vào lúc này.
13/ CÓ PHẢI TẤT CẢ CÁC BỆNH NHÂN VỚI NHIỄM XETON-AXIT ĐÁI ĐƯỜNG ĐỀU CẦN PHẢI ĐƯỢC NHẬP VIỆN ?
Không còn như thế nữa. Theo truyền thống, tất cả các bệnh nhân với nhiễm xeton-axit đái đường (DKA) đều được nhập viện. Những bệnh nhân với nhiễm xeton-axit nhẹ có thể đáp ứng nhanh với điều trị. Những bệnh nhân không có những bệnh cơ bản khiến phải nhập viện, có những dấu hiệu sinh tồn và tình trạng tri giác bình thường, có những bất thường xét nghiệm được điều chỉnh, có thể ăn và uống, và có thể tuân theo các chỉ thị về điều trị và theo dõi bệnh đái đường của họ, có thể được điều trị và xuất viện khỏi phòng cấp cứu.
14/ LIỆT KÊ NHỮNG BIẾN CHỨNG CÓ THỂ XẢY RA TRONG ĐIỀU TRỊ NHIỄM XETON-AXIT ĐÁI ĐƯỜNG Ở PHÒNG CẤP CỨU
- Phù não (do điều trị quá mức những bất thường dịch hay natri và glucose).
- ARDS (adult respiratory distress syndrome), đặc biệt là nơi những bệnh nhân với viêm phổi hay bệnh tim.
- nhiễm axit tăng clor ( hyperchloremic acidosis)
- hạ glucose-huyết
- hạ kali-huyết
Một sai lầm thông thường trong điều trị những bệnh nhân với nhiễm xeton-axit đái đường nơi phòng cấp cứu là không nhận ra và điều trị những yếu tố thúc đẩy đưa đến nhiễm xeton-axit đái đường.
15/ HÔN MÊ TĂNG THẨM THẤU (HYPEROSMOLAR HYPERGLYCEMIC NONKETOTIC COMA) (HHNC) LÀ GÌ ?
- được định nghĩa bởi một nồng độ osmol huyết thanh (plasma osmolarity) lớn hơn 350 mOsm/kg nước, một nồng độ glucose-huyết lớn hơn 600 mg/dL, và không có nhiễm xeton-axit (ketoacidosis), nơi một bệnh nhân bị rối loạn trạng thái tâm thần. Bệnh nhân có thể ngủ lịm (lethargic) hay lú lẫn (confused) hơn là hôn mê.
- Hội chứng tăng đường huyết nặng với tính ưu truong (hypertonicité) nhưng không tích xeton (cétose) này xuất hiện nơi những người trưởng thành có một đái đường thể nhẹ hoặc ngay cả không bị đái đường : sự tiết insuline thật ra đủ để ngăn cản sự phát triển sự tích xeton (ketosis). Nói chung sự tăng glucose-huyết là quan trọng, quan trọng hơn trong nhiễm xeton-axit đái đường (> 900mg/dL thay vì 6-700 mg/dL).
16/ NỒNG ĐỘ OSMOL HUYẾT THANH (OSMOLARITY) ĐƯỢC XÁC ĐỊNH NHƯ THỂ NÀO ?
Nồng độ osmol (mOsm/kg nước) = 2 X ( Na-huyet) + ( glucose- huyết )/18 + BUN/2,8.
Mức độ của tăng nồng độ osmol và tốc độ phát sinh tiên đoán mức độ rối loạn tâm thần nơi bệnh nhân.
17/ VỀ SINH LÝ BỆNH, NHỮNG GÌ XẢY RA KHIẾN ĐƯA ĐẾN HÔN MÊ TĂNG THẨM THẤU ?
Khi thiếu insulin, glucose vẫn ở ngoài tế bào và tạo nên một chênh lệch thẩm thấu (osmotic gradient). Thể tích ngoài tế bào (extracellular volume) tăng lên trên sự mất nước trong tế bào (intracellular dehydration). Những nồng độ glucose-huyết tăng cao vượt quá ngưỡng thận đưa đến glucose-niệu. Sự bài niệu thẩm thấu (osmotic diuresis) xảy ra là do sự hiện diện của glucose trong nước tiểu. Cùng với sự mất nước tự do, còn có mất K, thường ở mức độ nặng. Tại sao những bệnh nhân này không bị tích xeton (ketotic) là điều còn được bàn cãi. Vài tác giả báo cáo rằng có sự cản quá trình tiêu mỡ (lipolysis) do những nồng độ insulin cao hơn trong hôn mê tăng thẩm thấu, so với trong nhiễm xeton-axit, trong khi đó những báo cáo khác cho rằng acid béo tự do được chuyển hóa một cách khác nơi những bệnh nhân với hôn mê tăng thẩm thấu.
18/ NHỮNG YẾU TỐ THÚC ĐẨY CỦA HÔN MÊ TĂNG THẨM THẤU ?
Hôn mê tăng thẩm thấu (HHNC) có thể là bệnh cảnh khởi đầu của bệnh đái đường trước đây không được nhận biết, nơi một người trưởng thành với bệnh đái đường loại 2. Những bệnh nhân già bị bệnh đái đường dường như có nguy cơ cao hơn bị bệnh này. Những yếu tố thúc đẩy khác gồm có corticosteroids, propranolol, calcium channel blockers, cimetidine, mannitol, phenytoin, và các thuốc lợi tiểu thiazide. Bệnh thận, xuất huyết dạ dày- ruột, cao huyết áp, và suy tim sung huyết thường cung xảy ra nơi các bệnh nhân với hôn mê tăng thẩm thấu. Cũng như đối với nhiễm xeton-axit đái đường (DKA), sự hiện diện của nhiễm trùng, nhồi máu cơ tim, đột qụy, viêm tụy tạng cấp tính, hay chấn thương có thể thúc đẩy hôn mê tăng thẩm thấu.
19/ NÊU 4 ĐIỂM KHÁC NHAU GIỮA NHIỄM XETON-AXIT ĐÁI ĐƯỜNG (DKA) VÀ HÔN MÊ TĂNG THẨM THẤU (HHNC) ?
1. Những bệnh nhân với nhiễm xeton-axit đái đường (DKA) có khuynh hướng là những bệnh nhân đái đường loại 1, hoặc không được chẩn đoán hoặc đã được biết đến.
2. Hôn mê tăng thẩm thấu (HHNC) thường xảy ra nơi những bệnh nhân già với bệnh đái đường loại 2.
3. Những bệnh nhân với hôn mê tăng thẩm thấu không có nhiễm xeton-axit (ketoacidosis), mặc dầu có thể có mất nước, tăng nồng độ osmol, tăng glucose-huyết nặng hơn ( glucose huyết > 800 mg/dL).
4. Những triệu chứng thần kinh nổi bật hơn, nghiêm trọng hơn nơi những bệnh nhân với hôn mê tăng thẩm thấu, từ lú lẫn đến hôn mê và chết.
20/ NÊU 4 ĐIỂM CHỦ YẾU TRONG ĐIỀU TRỊ CẤP CỨU BỆNH NHÂN VỚI HÔN MÊ TĂNG THẨM THẤU ?
a/ Truyền dịch : Khởi đầu, nên cho 1 đến 2 L normal saline. Những lít tiếp theo có thể là half-normal saline. Thường lượng dịch thiếu hụt khoảng 10 L. Cần cẩn thận đừng tiêm truyền dịch quá nhanh nơi những bệnh nhân với bệnh thận, phổi, hay tim.
b/ Potassium : Với chức năng thận bình thường, potassium nên được bổ sung với tốc độ 10-20 mEq/giờ.
c/ Insulin : Mặc dầu hầu hết các bệnh nhân bị hôn mê thẩm thấu không được điều trị với insulin, những bệnh nhân với nhiễm axit, tăng kali- huyết, hay suy thận cần insulin để làm hạ glucose-huyết và giải quyết những rối loạn chuyển hóa. Một liều lượng insulin khởi đầu 0,15 U/kg được cho bằng đường tĩnh mạch, với một tốc độ truyền 0,1 U/kg/giờ là hợp lý nơi những bệnh nhân này.
d/ Glucose : Glucose nên được thêm vào dịch truyền khi nồng độ trong huyết thanh giảm xuống dưới 250 mg/dL.
21/ HẠ ĐƯỜNG HUYẾT LÀ GÌ ?
Nồng độ glucose-máu dưới 50mg/dL.
22/ AI PHÁT TRIỂN HẠ ĐƯỜNG HUYẾT ?
- Những bệnh nhân bị bệnh đái đường là có nguy cơ cao nhất. Insulin hay thuốc hạ đường huyết dùng bằng đường miệng liều lượng quá mức đối với hoạt động của bệnh nhân đưa đến hạ glucose-huyết. Những bệnh nhân có nguy cơ khác gồm có những người dùng pentamidine (để điều trị viêm phổi do Pneumocystis carinii), aspirine, hay haloperidol ; những bệnh nhân quá trẻ hoặc quá già ; và những bệnh nhân với u đảo (insulinoma) hay suy thận, suy tuyến thượng thận, sepsis, nghiện rượu, suy dinh dưỡng hay suy tim .
- Các bệnh nhân được điều trị bằng insulin hay các thuốc thuốc viên hạ đường huyết là đặc biệt có nguy cơ bị hạ đường huyết. Đến 20% những bệnh nhân này sẽ bị hạ đường huyết, đòi hỏi điều trị cấp cứu.
- Repaglinide (Novonorm) và nateglinide làm gia tăng sự tiết insulin. Những thuốc này được biết là gây hạ đường huyết.
23/ NHƯNG THUỐC VIÊN HẠ ĐƯỜNG HUYẾT NÀO KHI DÙNG QUÁ LIỀU KHÔNG GÂY HẠ GLUCOSE-HUYẾT ?
- Metformin (Glucophage, Metformax) làm giảm sự phóng thích glucose ở gan và gia tăng tính nhạy cảm của insulin. Metformin quá liều đưa đến nôn, mửa, đau bụng, và nhiễm axit lactic (lactic acidosis). Mặc dầu rất hiếm nhưng thường gây tử vong, nhiễm axit lactic xảy ra nhất là lúc dùng Metformine với liều lượng cao, nơi những người già và bị bệnh suy thận. Điều trị nhiễm axit lactic có thể đòi hỏi phải đặt ống thông nội khí quản hay thẩm tách (dialysis) hoặc cả hai.
- Metformin làm gia tăng những hiệu quả của insulin và làm giảm sự sản xuất glucose. Acarbose (Glucobay) và miglitol làm giảm sự hấp thụ đường ở đường tiêu hóa. Rosiglitazone (Avandia) và pioglitazone (Actos) làm giảm sự đề kháng với insulin và sự sản xuất glucose. Không có thuốc nào trong số những thuốc này gây hạ đường huyết khi được dùng đơn độc.
- Metformine không làm giảm đường huyết dưới nồng độ bình thường, trừ trong trường hợp hạn chế calorie quan trọng. Nó có một tác dụng chống lại sự tăng đường huyết hơn là làm hạ đường huyết. Metformine không kích thích tiết nội tại insuline, nhưng làm dễ tác dụng ngoại biên của insuline, đồng thời kềm hãm sự tăng sinh đường ở gan (néoglucogenèse hépatique).
24/ NHỮNG TRIỆU CHỨNG VÀ DẤU CHỨNG CỦA MỘT BỆNH NHÂN HẠ ĐƯỜNG HUYẾT
Chảy mồ hôi, run, chóng mặt, hồi hộp, bực bội, không có khả năng tập trung, lú lẫn, liệt thần kinh khu trú, và co giật. Nếu do giảm glucose-huyết, những triệu chứng và dấu chứng này sẽ biến mất nhanh chóng lúc cho bệnh nhân glucose.
25/ NHỮNG BỆNH NHÂN NÀO VỚI HẠ ĐƯỜNG HUYẾT ĐÒI HỎI NHẬP VIỆN ?
- Những bệnh nhân có những biến đổi trạng thái tâm thần kéo dài sau khi cho glucose.
- Những bệnh nhân đã uống quá nhiều các viên thuốc hạ đường huyết hay dùng những chế phẩm insulin có tác dụng kéo dài.
- Những bệnh nhân không có thể chịu được các dịch hay thức ăn cho bằng đường miệng.
- Những bệnh nhân tự tử.
- Những bệnh nhân có những bệnh cơ sở khác đòi hỏi nhập viện.
BS NGUYỄN VĂN THỊNH (19/1/2009)
References :
- Emergency Medicine Secrets
- ICU Recall
- Emergency Medicine, just the facts
- Le Manuel de Réanimation, Soins Intensifs et Médecine d’Urgence
(Jean-Louis Vincent)
|
|
|
|
Post by NHAKHOA on Aug 21, 2010 14:12:49 GMT -5
Khoai Lang
Dinh Dưỡng Tốt Cho Người Bị Bệnh Tiểu Đường.jpg) 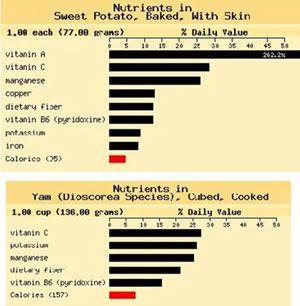 Đồ biểu dinh dưỡng của hai loại khoai lang: Sweet Potato và Yam potato Tâm Linh biên dịch (Lời Thư Viện Hoa Sen: Khoai lang, tiếng Mỹ goi là sweet potatoes là một phần của thực phẩm không thể thiếu trong Lễ Tạ Ơn. Khoai lang là một trong những loại lương thực lâu đời nhất trên thế giới được biết của con người. Ngày nay những nghiên cứu khoa học cho thấy khoai lang không chỉ có giá trị dinh dưỡng cao mà có những công dụng phòng chữa bệnh, đặc biệc là bệnh tiểu đường loại 2 và là một trong những thực phẩm tạo miễn dịch tốt cho cơ thể. Nhân dịp Lễ Tạ Ơn, chúng tôi hân hạnh giới thiệu bài viết dưới đây của soạn giả Tâm Linh.) Sau một thời gian thử nghiệm, các nhà nghiên cứu khoa học tại hai quốc gia Austrian và Italian đã công bố kết quả chất Caiapo, một tinh chất được chiết xuất từ củ khoai lang trắng (white-skinned sweet potato -Ipomoea batatas ), có khả năng kiểm soát tốt lượng đường máu và cholesterol trong bệnh tiểu đường loại 2. [1] Trong thử nghiệm lâm sàng, Bác sĩ Bernhard Ludvik, MD và nhóm cộng sự của ông tại University of Vienna, Áo Quốc, đã chọn 61 bệnh nhân nam mắc bệnh tiểu đường loại 2 có độ tuổi trung bình là 58. Họ chia bệnh nhân ra làm hai nhóm: nhóm một 30 người dùng 4 grams Caiapo mỗi ngày, và nhóm hai 31 người dùng thuốc giả cũng 4 grams mỗi ngày. Tất cả được uống trước bữa ăn sáng mỗi ngày và kéo dài trong 3 tháng. Sau ba tháng, kết quả thử nghiệm cho thấy, ở nhóm điều trị bằng Caiapo thật, lượng hemoglobin HbA1c (yếu tố đánh giá khả năng kiểm soát lượng đường huyết của cơ thể) [2] giảm đáng kể, từ 7,21% xuống còn 6,68%. Trong khi đó, HbA1c ở nhóm dùng thuốc giả không thay đổi. Đến cuối giai đoạn thử nghiệm, lượng đường máu ở nhóm Caiapo giảm nhanh chóng, từ 143,7 xuống 128,5 milligram/decilit, trong khi không có sự thay đổi nào ở nhóm dùng thuốc giả. Ngoài ra, lượng cholesterol ở nhóm một (Caiapo)(214.6 mg/dL) thấp hơn hẳn so với nhóm đối chứng (nhóm hai dùng thuốc giả)(248.7 mg/dL. Kết quả trên xác nhận Caiapo là chất có thể kiểm soát một cách hữu hiệu bệnh tiểu đường loại 2. Bác sĩ Ludvik kết luận như vậy. Không một phản ứng phụ nào được ghi nhận ở những bệnh nhân được điều trị bằng Caiapo. Tưởng cũng nên biết Caiapo là chất được chiết xuất từ khoai lang trắng đã được Nhật Bản điều chế thành dược phẩm bổ sung bày bán trên thị trường Nhật từ lâu để phòng ngừa và điều trị cho những người bị bệnh tiểu đường nay mới được sự xác nhận bởi các nhà nghiên cứu khoa học phương Tây. *** Một nghiên cứu mới đây ở trường đại học College of Agriculture and Life Sciences (AALS) thuộc Viện Đại Học North Carolina State University gồm Dr. Jone Allen, giáo sư; Dr. Van Den Truong, khoa học gia về thực phẩm thuộc Bộ Nông Nghiệp Hoa Kỳ USDA-ARS phó GS AALS; và Dr. Masood Butt, GS thỉnh giảng từ Viện Đại Học Nông Nghiệp University of Agriculture in Pakistan, đã xác nhận khoai lang là loại thực phẩm có trị số GI thấp (low-glycemic index food), rất tốt cho bệnh nhân tiểu đường. Ngoài ra họ cũng khám phá khoai lang trồng tại bang North Carolina có chứa nhiều tinh chất Caiapo hơn loại khoai lang Nhật điều chế thành dược phẩm bổ sung bày bán trên thị trường Nhật. “Với nhiều nghiên cứu hơn nữa trong lãnh vực này, rất có thể sẽ có những khuyến cáo những bệnh nhân tiểu đường dùng tinh chất chiết xuất từ khoai lang North Carilina để kiểm soát bệnh tiểu đường”. Dr. Allen đã nói như vậy trong một tờ báo cáo về dự án của nhóm nghiên cứu. “Khoai lang liệu pháp sẽ rẻ hơn là phương pháp trị liệu hiện nay, và sẽ ít có phản ứng phụ”. Dr. Allen nói thêm. " (Suzanne Stanard report) [3] *** Được biết khoai lang có nguồn gốc ở vùng nhiệt đới Nam châu Mỹ, lan truyền sang các quần đảo Thái Bình Dương, các nước Châu Á, được Cristophe Colombo đưa về châu Âu và người Bồ Đào Nha đưa vào Châu Phi. Khoai lang đã từng là một phần quan trọng trong khẩu phần ăn tại Hoa Kỳ trong phần lớn lịch sử của quốc gia này, đặc biệt là tại khu vực đông nam. Tuy nhiên, trong những năm gần đây thì nó đã trở nên ít phổ biến hơn. Tiêu thụ bình quân trên đầu người tại Hoa Kỳ ngày nay chỉ khoảng 1,5-2 kg (4 pound) mỗi năm, trong khi trong thập niên 1920 là 13 kg (31 pound). Kent Wrench viết: "Khoai lang đã gắn liền với thời kỳ khó khăn trong suy nghĩ của tổ tiên chúng ta và khi họ trở nên giàu có đủ để thay đổi thực đơn của mình thì người ta ít ăn khoai lang hơn." *** Hiện nay, theo các nghiên cứu khoa học, khoai lang là một loại thực phẩm rất tốt cho sức khỏe nhờ có nhiều chất xơ (gấp ba lần khoai tây) nhiều vitamin như vitamin A dưới dạng beta-caroten, glutathione, vitamin C, B6, Kali, Manganese, Iron và Sắt, [4] do vậy nó có khả năng mạnh chống ôxy hóa (Antioxidant), ngăn ngừa bệnh và làm tăng khả năng miễn dịch và chống lại các tế bào bị bệnh. Đặc biệt như kết quả thử nghiệm nói ở phần trên, nó giúp điều chỉnh insulin ở trạng thái cân bằng. Do vậy, ăn khoai lang vừa là cách để phòng ngừa vừa là cách để hạ thấp mức độ nghiêm trọng bệnh tiểu đường. Ngoài ra khoai lang lại có tác dụng giảm cân hiệu quả, là thực phẩm lý tưởng cho phái nữ trong việc giảm trọng lượng cơ thể. Năng lượng có trong khoai lang rất ít, chỉ bằng 30% so với cơm trắng và 50% so với khoai tây. Ăn khoai lang trước bữa ăn chính sẽ giảm được một lượng lớn thức ăn sẽ đưa vào cơ thể mà không hề gây ra cảm giác đói. Ăn khoai lang lại rất có lợi cho hệ tiêu hóa vì thành phần chất xơ, vitamin C, các axit amino và nhiều loại enzyme giúp dạ dày co bóp, kích thích nhu động ruột, làm quá trình tiêu hóa thức ăn trở nên nhanh hơn, dễ dàng hơn, ngăn ngừa tình trạng táo bón.. Tâm Linh (Tổng hợp từ các nguồn tin khoa học) |
|
|
|
Post by NHAKHOA on Dec 12, 2011 18:45:50 GMT -5
Chăm sóc lợi giúp kiểm soát bệnh tiểu đường
Một số nhà nghiên cứu Tây Ban Nha và Bồ Đào Nha đã công bố rằng: điều trị triệt để bệnh viêm quanh răng sẽ góp phần giúp những người mắc bệnh tiểu đường giữ lượng đường huyết trong giới hạn cho phép.
Những người mắc bệnh tiểu đường có nguy cơ mắc các bệnh viêm quanh răng cao hơn những người không mắc bệnh tiểu đường. Tiến sỹ Antonio Bascones đã phát biểu trên báo Reuteur Health rằng: "kiểm soát chế độ ăn kiêng, tập thể dục và điều trị viêm quanh răng là những yếu tố cơ bản nhất".
Bascones, trường đại học Complutense, Madrid và các cộng sự đã nhấn mạnh rằng ngay từ những năm 60 của thế kỷ trước, đã có nhiều công trình nghiên cứu đăng trên tạp chí Periodontology đã đưa ra giả thuyết là các bệnh nha chu làm cho việc kiểm soát đường huyết trở nên khó khăn hơn.
Các nhà khoa học đã tiến hành nghiên cứu trên 2 nhóm đối tượng: 10 người mắc bệnh tiểu đường týp 2 và 10 người không mắc bệnh tiểu đường; cả hai nhóm đối tượng này đều được chẩn đoán là viêm quanh răng mạn tính mức độ trung bình, áp dụng cùng một bảng phân loại và cùng phương pháp điều trị. Sau vài tháng,tất cả các đối tượng đều có sự cải thiện tình trạng lâm sàng đáng kể: giảm chảy máu lợi, giảm mảng bám quanh răng và giảm độ lung lay của răng.
Các nhà nghiên cứu còn nhận thấy rằng đường huyết ở các bệnh nhân mắc bệnh tiểu đường đã có sự cải thiện đáng kể, cụ thể là glycosylate hemoglobin đã giảm từ 7,2 xuống 5,7 (phương pháp A1c)
Các nhà khoa học đã đưa ra đề xuất : "có mối quan hệ hai chiều giữa bệnh tiểu đường và bệnh viêm quanh răng, điều trị bệnh viêm quanh răng cũng góp phần vào việc kiểm soát đường huyết."
Với kết quả thu được, Bascones đã nói thêm: "với cỡ mẫu bệnh nhân nhỏ nhưng đây là bước đầu tiên trong cuộc chiến chống lại bệnh này."
|
|


.jpg)
